Che cos'è l'ernia del disco?
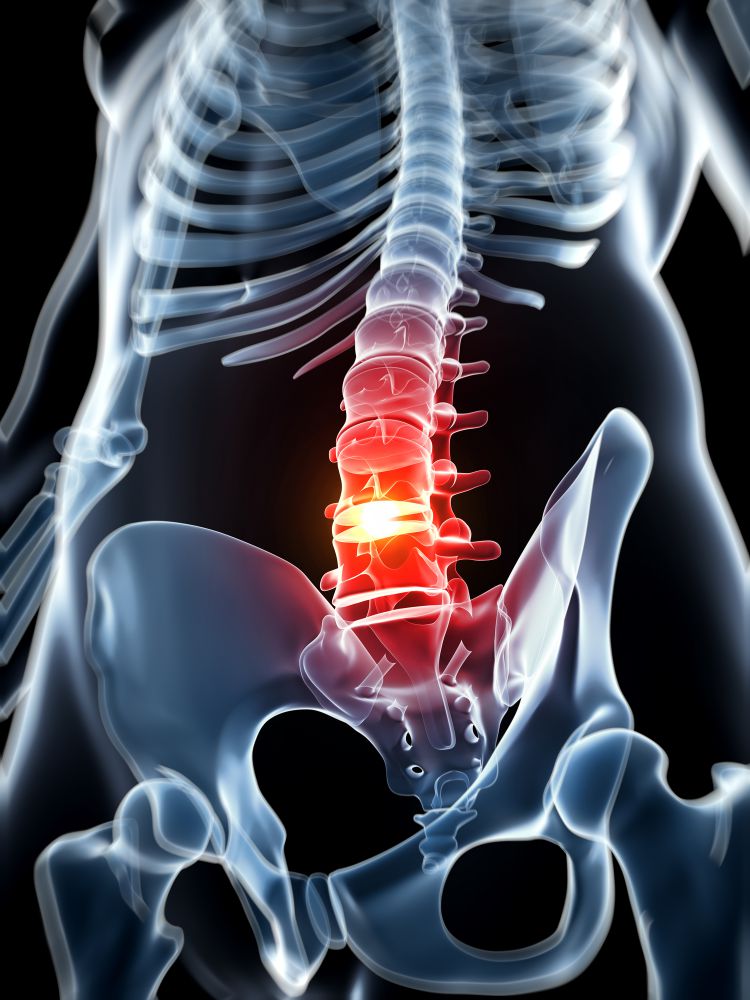
L’ernia del disco, come tutte le altre erniazioni, è data dalla fuoriuscita di un contenuto dal proprio naturale contenitore. In questo caso il contenuto è il nucleo del disco intervertebrale, il contenitore è il cosiddetto anulus, ossia la parte esterna del disco intervertebrale, il cuscinetto che ha il compito di ammortizzare le forze che si sviluppano all’interno della colonna tra una vertebra e l’altra.
Perché il nucleo del disco intervertebrale esce dalla propria sede?
Si crea una lesione nell’anulus e in questa lesione si infila il nucleo, che non è altro che acqua. La lesione dell’anulus di norma avviene o per microtraumi ripetuti (lavori fisicamente impegnativi compiuti male, ma anche posizioni sbagliate in un fisico predisposto) o per un trauma importante che interviene a volte qualche giorno prima dell’erniazione, altre volte contemporaneamente.
L’ernia vera e propria, poi, quasi sempre compare nel momento in cui ci si rialza da una posizione in flessione anteriore, magari combinata con una rotazione. In questo modo infatti si spinge posteriormente il nucleo del disco intervertebrale che letteralmente si infila nella lesione precedente dell’anulus, e fuoriesce.
L’ernia vera, quella che è a rischio di intervento chirurgico, provoca una lesione delle radici nervose che fuoriescono dal canale vertebrale dietro al disco. Si riconosce perché c’è la cruralgia, ossia un dolore che corre lungo la coscia sul davanti, o la sciatica, ossia un dolore posteriore lungo tutta la gamba, sino al polpaccio o al piede: quindi, se non c’è dolore alla gamba, non c’è neanche un’ernia significativa.
La teoria più accettata oggi è che si sia di fronte a un grosso fenomeno infiammatorio del nervo, causato non tanto dallo schiacciamento, quanto piuttosto dal rilascio di tutta una serie di sostanze contenute nel nucleo discale che sono fortemente lesive per il nervo.
Questa nuova spiegazione non è secondaria: se la lesione è infatti compressiva la soluzione è inevitabilmente la decompressione, ossia un intervento di tipo meccanico, spesso chirurgico. Se invece la lesione è chimica, allora si aprono nuove speranze per nuove terapie, e alcuni recenti studi farmacologici sembrano molto promettenti, anche se ci vorrà qualche anno per vederne il risultato.
Diagnosi: il ruolo del medico
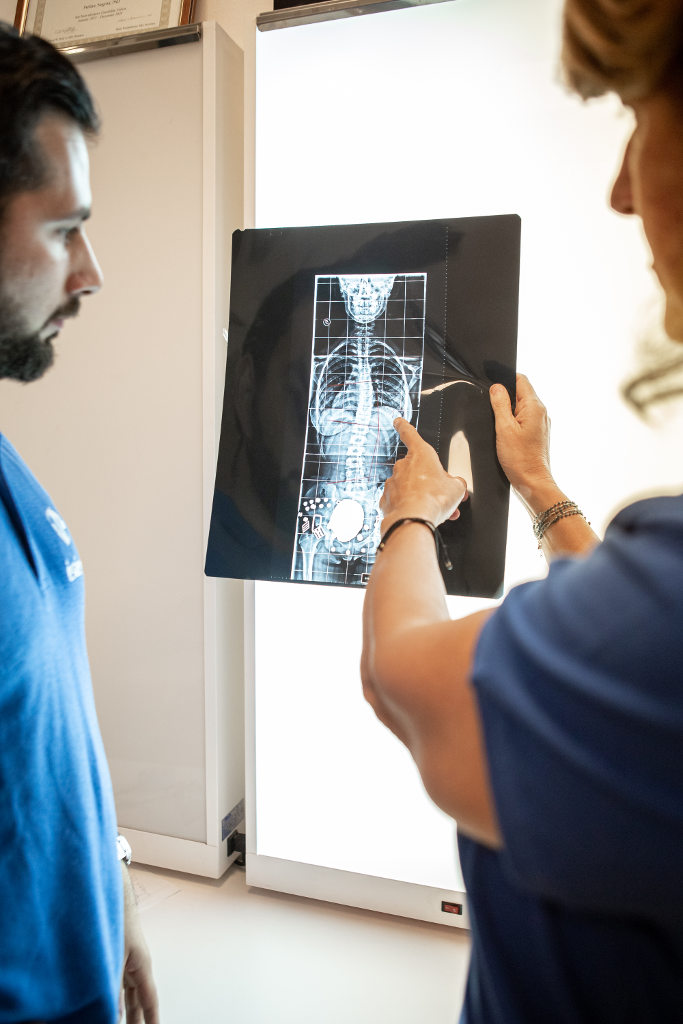
Se è vero che l’ernia si vede con un esame come TAC o Risonanza Magnetica, dal momento che oggi sappiamo che circa il 25-30% delle persone che non hanno mai avuto mal di schiena in vita loro hanno un’ernia, abbiamo capito che la vera diagnosi di ernia del disco significativa si può fare solo con una visita.
La TAC e la RM ci possono solo confermare qualcosa che il bravo medico vede nella visita in ambulatorio. Quello che si vede è una perdita di forza, di sensibilità o di riflessi a livello delle gambe. Se questi test sono negativi, se anche c’è un’ernia non ci può essere l’assoluta certezza che questa sia la causa del dolore.
Come superare il dolore
Per ridurre l’infiammazione si può usare un trattamento farmacologico come il cortisone o gli antiinfiammatori. Si deve evitare di mettersi completamente a letto: si devono alternare momenti di riposo al movimento, evitando le posizioni che fanno aumentare il dolore e caricano la schiena. In particolare spesso la posizione che fa più male è quella seduta. In ogni caso si devono seguire i consigli che il dolore stesso fornisce.
Poi si possono trovare validi aiuti nelle mani di un rieducatore esperto come quelli in Isico: l’esperienza è fondamentale.
Terapia manuale ed esercizi
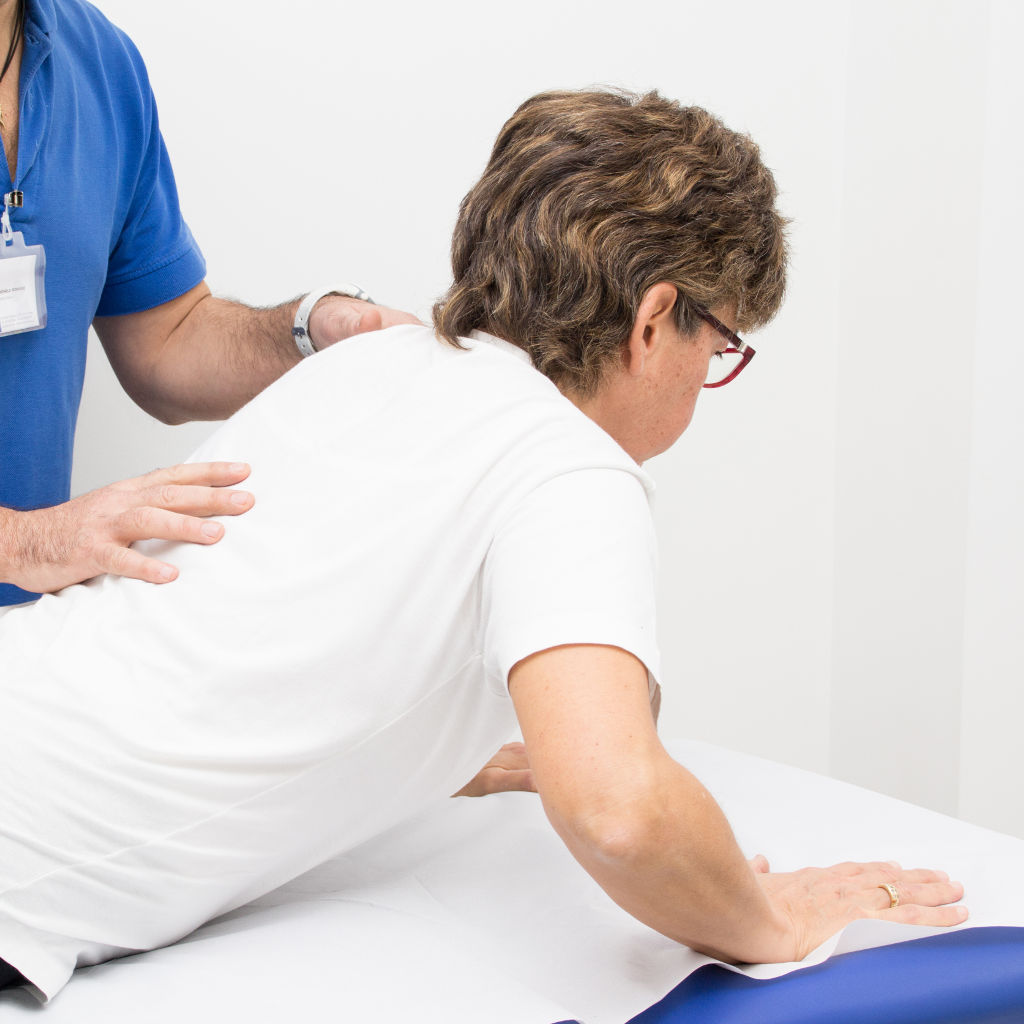
E’ possibile utilizzare delle tecniche di terapia manuale per mobilizzare la colonna favorendo – qui manca qualcosa – , se è vera l’ipotesi della compressione all’origine del dolore, si crea un maggior spazio per il transito della radice nervosa. Se è invece vera l’ipotesi dell’infiammazione, allora il beneficio deriva proprio dalla mobilizzazione.
Tra gli esercizi una delle tecniche più usate è quella messa a punto da un fisioterapista neozelandese, McKenzie, che cerca di ridurre la pressione del disco sul nervo spingendo nella sua posizione normale la parte di disco che comprime. Anche in questo caso è però possibile che a dare il beneficio sia semplicemente la mobilizzazione ben regolata secondo l’andamento del dolore.
La chirurgia
Se il dolore non passa non rimane che la chirurgia, sapendo però che questa garantisce di togliere il male alla gamba e non il mal di schiena e che, sul lungo periodo, il rischio di ricaduta è lo stesso sia che ci si operi sia che non lo si faccia.
Di certo però, se in quattro settimane non si sta decisamente meglio, allora ci si deve attendere che i tempi di autorisoluzione siano abbastanza lunghi: l’intervento chirurgico è invasivo, lascia degli esiti cicatriziali, richiede una convalescenza, ma se riesce toglie immediatamente almeno il dolore alla gamba. Ovviamente è il paziente a scegliere, tenendo conto che in ogni caso, sia che si operi sia che non lo faccia, il rischio di ricaduta è molto alto per i due anni successivi. Fondamentale è quindi la prevenzione